Datum: 24 oktober 2013
Föreläsare: Överläkare Anders Westman
Lokal: Silvergruvan, Landstingshuset, Ing 4 (Gamla lasarettet)
Studentexamen 1966 i Sundsvall. Medicinstudier i Uppsala 1966-1973. Specialist i allmänmedicin 1978 och i företagshälsovård 1992.
Disputation för medicine doktorsexamen 2010 med avhandlingen ”Musculoskeletal pain in primary health care: A biopsychosocial perspective for assessment and treatment”
Arbetat i Fagersta som distriktsläkare 1976-86, som företagsläkare 1986-96 och skolläkare deltid 1980-96. Därefter under några år verksam som läkare vid smärtkliniken Kronan i Stockholm samt projektledare för Rehabiliteringsprojekten STAR- Samverkan i Tidig och Aktiv Rehabilitering, SALUT-projektet samt länsprojektet ”Att främja psykosocial hälsa”
Från 2000 och fram till pensionering verksam som överläkare vid Enheten för psykosomatisk medicin i Västerås.
Jag är utbildad i allmänmedicin och arbetade ett antal år som distriktsläkare. Det var på många sätt ett givande arbete men efter tio år upplevde jag det var mycket av sjuklighet jag fick ta emot och det väckte ett intresse hos mig att mer aktivt få förebygga ohälsa. Ett tidigt intresse hos mig var också de psykiska och sociala faktorernas betydelse. Jag blev rekryterad till företagshälsovården gick företagsläkarutbildning arrangerad av dåvarande Arbetarskyddsstyrelsen. Inom företagsvården upplevde jag nio år som på många sätt var både givande och utmanande.
Många gånger frapperades jag över hur ofta många faktorer samverkar, om vi mår bra eller inte, när vi klarar livets påfrestningar osv. Dessutom upplevde jag att det ofta var många aktörer ute på fältet men inte alltid så mycket av samverkan. Det blev också tydligt att vi behövde varandra i arbetet med våra patienter. Jag fick möjligheten att starta ett par rehabiliteringsprojekt där vi kunde knyta samman personal med olika yrkesbakgrund och olika kompetenser och mera konkret samverka kring patienten. Och vi skapade möjlighet att arbeta i ett team. Detta blev något av en aha-upplevelse för mig. Det var så fruktbärande för mig själv, för teamet och för patienterna. Detta gjorde att jag alltmer intresserade mig för sambandet mellan kropp och psyke. Jag gick en universitetsutbildning i psykosomatisk medicin i Göteborg och fick möjlighet att också arbeta på en multidisciplinär smärtklinik i Stockholm. Så småningom fick jag möjligheten att här i Västmanland tillsammans med Mats Rothman, som är initiativtagare och verksamhetschef på enheten för psykosomatisk medicin (EPM), starta och vara med och vidareutveckla den verksamhet som idag heter Enheten för psykosomatisk medicin – en resursenhet för företrädesvis primärvården avseende patienter med långvarig smärta och stressrelaterade tillstånd. Parallellt bedrev jag ett forskningsarbete som resulterade i en avhandling år 2010 kring utredning och behandling av patienter med smärtproblematik i primärvården utifrån ett bio-psyko-socialt perspektiv.
I föredraget kommer jag att beröra synen på hälsa och sjukdom, lite kring sjukdomsutveckling i vårt land, begreppet salutogenes (läran om det som främjar hälsa), stress, smärta och något om behandlingsmodeller.
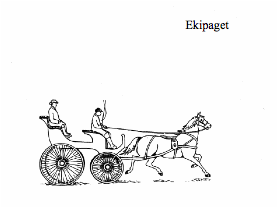 Bilden är en österländsk metafor för människan. Vagnen utgör en symbol för kroppen, hästen för de fysiologiska processerna, de inre processerna andning, cirkulation, matsmältning osv. Man vet att om cirkulationen upphör stannar hästen och därmed också vagnen.
Bilden är en österländsk metafor för människan. Vagnen utgör en symbol för kroppen, hästen för de fysiologiska processerna, de inre processerna andning, cirkulation, matsmältning osv. Man vet att om cirkulationen upphör stannar hästen och därmed också vagnen.
Kusken blir en symbol för den själsliga dimensionen, som dels handlar om alla våra känslor, där vi som vuxna och någorlunda hela individer bör ha tillång till en differentiering av känslor. Vi ska kunna skilja på ilska, vrede, längtan, åtrå, kärlek, glädje etc. Det finns en rad olika känslor som är genuina och sunda och som vi bör ha tillgång till. Det låter självklart men vi som arbetar med människor vet att det inte alltid är så. Vissa känslor, t ex den genuina ilskan, är inte alltid lätt att ha kontakt med. Många patienter har sagt till mig att ”när jag borde vara arg blir jag ledsen och gråter”. Det är på något sätt mer tillåtet. Kusken får också vara en bild för de kognitiva funktionerna, våra tankar. Vi både vet och kan förstå att kusken indirekt kan påverka vagnen via hästen, precis som i mänskliga livet, där våra tankar och känslor påverkar de fysiologiska processerna som i sin tur kan ge skada på vagnen/kroppen. Tex långvarvig stress och dess påverkan på hjärt-kärlsystemet
Medresenären får representera det vi kallar det reflekterande jaget. Att vi människor har en unik särställning i tillvaron, vår förmåga att relatera utåt och inåt, att kunna reflektera. Hon finns i centrum och överblickar såväl kusk, vagn och häst som sin omgivning. Via kusken kan hon således indirekt påverka vagnen och hästen. Detta säger i all enkelhet hur den moderna stress- och smärtforskningen visar att kropp och psyke är så nära förbundet att det egentligen är omöjligt att dela upp det som vi gör – det kroppsliga påverkar oss psykiskt och det psykiska oss kroppsligt i ett ständigt samspel.
Den mekanistiska bild av människan och hennes sjukdomar som varit tämligen vanlig inom skolmedicinen har inte alltid varit den mest framträdande i medicinens historia.
Man kan reflektera över Platons påstående 428-347 f Kr:
”Många läkare vet inte hur man botar sjukdomar eftersom de inte bryr sig om helheten. Den bör också studeras, för delen kan aldrig vara frisk om inte helheten mår bra”.
Eller
Hippokrates 460-377 f Kr som brukar benämnas läkekonstens fader:
”Det är viktigare att veta vilken slags person som har en viss sjukdom än att veta vilken sjukdom en person har”.
 Mycket av vår skolmedicin bygger dock på en mera dualistisk syn där filosofen René Decartes (1596-1650) påverkat mycket av det västerländska synsättet ända fram till i vår tid. Detta synsätt har också varit framträdande inom vården. När jag utbildade mig till läkare i Uppsala i slutet av 1960-talet talade man inte om sambandet kropp och själ. Det var mer ett uppdelat dualistiskt synsätt.
Mycket av vår skolmedicin bygger dock på en mera dualistisk syn där filosofen René Decartes (1596-1650) påverkat mycket av det västerländska synsättet ända fram till i vår tid. Detta synsätt har också varit framträdande inom vården. När jag utbildade mig till läkare i Uppsala i slutet av 1960-talet talade man inte om sambandet kropp och själ. Det var mer ett uppdelat dualistiskt synsätt.
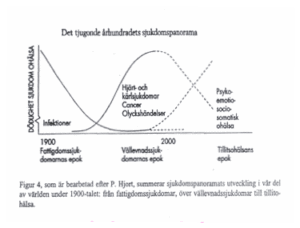
Ovanstående kurva visar förändringen i sjukdomspanoramat det senaste århundradet. I slutet av 1800-talet och början av 1900-talet var mycket av den sjuklighet som drabbade människorna orsakad av fattigdom, fattigsjukdomarnas epok, infektioner, barnsängsfeber, tuberkulos mm. I mitten av 1900-talet blir bilden mer komplex. Man talar om vällevnadssjukdomarnas epok: hjärt- och kärlsjukdomar, cancer och olyckshändelser. Många tycker sig skönja en ny epok i vår tid, tillitsohälsans epok, som kännetecknas av människors bristande förmåga att hantera livets risker och påfrestningar. Det kan också handla om brist på tillit till andra människor, organisationer och system. Här möter vi den nya tidens sjukdomspanorama med tillstånd där det ofta föreligger en sammansatt bakgrundsproblematik. Tillstånd där människor av olika anledningar mår dåligt och där det psykiska och psykosomatiska perspektivet blir tydligare.
En stor grupp patienter som söker primärvården bär diagnoser där det föreligger en multifaktoriell bakomliggande problematik. Många cirkulerar i vården och löper stor risk för både överbehandling och iatrogena skador (skada som vården bidrar med), vilket ofta innebär ett ökat lidande för patienten och stora kostnader för samhället
Patienten kan bli föremål för ganska omfattande utredningar utan att man hittar någon medicinsk förklaring till tillståndet. När man inte finner någon somatisk förklaring kanske man börjar tala om det psykiska, vilket då kan upplevas både främmande och kränkande för den enskilde. Jag tror att det istället är viktigt att ha ett ”både-och-seende” vid alla våra möten och förstå att det kroppsliga och själsliga samverkar. Enligt min mening har det skett en förbättring inom vården i allmänhet med en större öppenhet och acceptans till ett mera holistiskt synsätt på senare tid.
Idag är man ganska överens om att den biopsykosociala modellen, där man beaktar både det kroppsliga, själsliga och sociala, har en betydelse för hälsa och utveckling.
Ganska tidigt kom jag i kontakt med det psykosomatiska synsättet. Detta synsätt innebär att personens biologiska och psykologiska karaktär, hennes livshistoria och sociala sammanhang är alla faktorer som påverkar etiologin och förloppet vid en sjukdom. Då blir det viktigt att hålla sig på den slingriga vägen och inte hamna i diket där vi enbart psykologiserar och inte i andra diket där vi enbart förkroppsligar.
Ett intressant tillfälle jag upplevt för egen del var när jag arbetade på en smärtklinik i Stockholm. Under min första vecka kom en kvinna som var oerhört drabbad av smärta i hela kroppen. Hon utstrålade verkligen både lidande och ilska och var mycket besviken på hela vårdapparaten. Hon hade blivit föremål för rundgång, man hade försökt både det ena och det andra men inget hade hjälpt. Kvinnan sade till mig: ”Nu är du mitt sista hopp. Jag har varit runt överallt och inte fått någon hjälp”. Jag kände hur det började knyta sig i min mage. Så säger hon också:
”En sak skall du ha klart för dej, det finns inget psykiskt i det här”. Inte nog med det. Hon bar en pärm under armen och sade: ”här har jag alla anmälningar på tidigare vårdgivare”.
Varje gång jag träffade henne och försökte närma mig henne utifrån ett psykologiskt resonemang blev det stopp. Det måste naturligtvis respekteras. Så kom den dagen då utredningen var färdig och min tanke var att nu får jag den där anmälan. Vi pratade igenom utredningen, varefter vi sade adjö till varandra och hon går ut genom dörren. Men precis i dörröppningen vänder hon sig om och säger: ”Förresten, det är en sak jag måste få fråga om. Precis när jag började må som sämst och fick ont i kroppen var i samma veva som min mamma dog i cancer och min bästa väninna omkom i en bilolycka. Kan det ha något samband?” Visst sade jag, det kan det ha. Vi hade ingen mer kontakt, men jag undrade ofta hur det gick för henne. Efter nästan ett år kom ett brev där hon skriver att hon kommit fram till att hennes besvär är av så mycket psykisk karaktär att hon vill höra om jag har tips på någon bra terapeut.
Detta upplevde jag som lärorikt, att förstå att man kan inte alltid kan se resultatet på en gång, man måste kunna härbärgera och låta det mogna fram.
HÄLSA
Enligt WHO är ”hälsa ett tillstånd av fullständigt fysiskt, psykiskt och socialt välbefinnande, och ej blott frånvaron av sjukdom och handikapp”. Detta kan ju ses som en utopi. Vem har ett hälsotillstånd där man upplever ett så fullständigt fysiskt, psykiskt och socialt välbefinnande? Man bör se detta mer som en viljeinriktning att sträva mot. Idag börjar man alltmer se på hälsa som ett dynamiskt tillstånd, där vi alla befinner oss någonstans på en linje mellan sjukt och friskt. Lägger vi därtill in dimensionen av att må bra eller dåligt kan vi också förstå att vi kan vara friska men ändå må dåligt. Vi kan också vara sjuka men ändå må bra. Det ser man hos välanpassade kroniskt sjuka, att de har en bra livskvalitet trots sitt tillstånd.
Det finns också ibland grupper som mår väldigt dåligt men där man inom vården inte kan ställa diagnos, men själva ”livet värker”. Den här gruppen som ändå definitionsmässigt är frisk men mår dåligt löper en risk att drabbas av sjukdom. Här är viktigt att det görs insatser som hindrar utveckling av sjukdom.
SALUATOGENES
Saluatogenes, (läran om det hälsobefrämjande) är motsatsen till patogenes (läran om det sjukdomsframkallande). Inom medicinen har man varit duktig att titta på det som är sjukdomsframkallande, vilket är bra eftersom vi idag vet en hel del om riskfaktorer som bidrar till sjukdom. Salutogenesen visar att det också finns en rad friskfaktorer, som buffrar mot det sjukdomsframkallande och som förstärker de friska processerna. Alltså: det patogena går mera mot sjukdom och det saluatogena mera mot friskhet. Man kan säga att Man kan säga att
Det patogena synsättet innebär att man har för mycket av det onda och det saluatogena att man har för lite av det goda.
Personligen tror jag det är ett viktigt synsätt i alla sammanhang där man har med människor att göra, i vården, i skolan, i relationer, att se till de friska faktorerna och förstärka dem.
Den som lanserade det begreppet var en judisk forskare vid namn Aron Antonovsky. Under efterkrigstiden deltog han i ett stort forskningsprojekt där man undersökte och kartlade överlevande människor från koncentrationsläger. Där upptäckte han att det fanns faktorer hos personer som trots sina svåra livshändelser klarade sig bättre i tillvaron.
Antonovsky lanserade begreppet Känsla av sammanhang, där han lyft fram viktiga komponenter som:
Begriplighet, dvs till vilken grad en individ upplever verkligheten som organiserad och förutsägbar.
Hanterbarhet, dvs till vilken grad individen känner att han/hon har de personliga och sociala resurser som behövs för att klara de uppgifter och krav som verkligheten ställer.
Meningsfullhet, dvs till vilken grad individen upplever att det är värt att försöka hantera stressfyllda händelser och arbetsuppgifter.
Antonovsky sade vid ett tillfälle så här:
”Om man tänker sig en flod som någon fallit i så räddar man personen från att drunkna. Detta kan man säga är analogt med hur sjukvården generellt hanterar sjuka. Nästa steg är att man sätter staket runt floden och förhindrar att någon skall falla i. Staketet kan ses som en parallell till Socialstyrelsens rekommendationer och varningstexter. Det saluatogena perspektivet innebär att man i stället lär individerna att simma, i livets flod.”
Och Mark Twain lär en gång ha sagt: ”Om hammare är det enda verktyg vi har blir det spik av allt vi ser”. Jag tror att det har varit lite på det viset inom vården. Vi har inte haft instrument och då har vi använt det vi har.
Stress
Att stress kan vara negativt är känt. Jag tänker här beröra den negativa långvariga stressen. Stress hör livet till och en viss form av stress behöver människan. Kanske har det gått lite inflation i begreppet stress. När man träffar människor hör man dem ofta säga ”det är så stressigt”, vilket ofta mer är ett uttryck för att vara jäktad. Om man är stressad på lagom nivå är man också behövd, är stimulerad, har uppgifter att utföra osv. Men när stressen blir långvarig och påtagligt negativ får den ibland förödande konsekvenser. Stress har ibland definierats som ”Ett tillstånd i vilket organismens balans mellan resurser och belastningar rubbas”. Det viktiga är att ha en balans. Det är då också viktigt att förstå att det som stressar en person inte behöver stressa någon annan. Det handlar om vem du är och vem jag är och vad vi har med oss för att kunna hantera belastning och påfrestning. Ibland används begrepp som copingförmåga, dvs vår förmåga att hantera påfrestning. Den varierar över tid och skiljer sig åt från individ till individ. Men vi kan med olika tekniker träna oss att få en mera fungerande förmåga.
Vad är det som gör att vi blir stressade?
Naturligtvis är det en rad faktorer.
Arv: Människan har en disposition som inte går att göra någonting åt. Det finns en sårbarhet.
Livserfarenhet har också betydelse. När vi drabbas av påfrestningar i livet som vi bearbetar och klarar av går vi vidare med ökad kunskap och förmåga. I lagom omfattning är det gynnsamt för människan att utsättas för påfrestning.
Motståndskraft varierar och kan variera över tid. Om vi befinner oss i en livssituation där vi upplever mycket oro tex sjukdom hos oss själva eller i familjen, relationsproblem mm är vi inte lika motståndskraftiga mot stress.
Hälsovanor Vi vet att en bra kondition är gynnsam. Vi vet mycket om rökningens skadliga effekter etc
Vi långvarig stress uppstår ofta en ond cirkel. Ofta leder den negativa stressen till såväl kroppsliga som psykiska symptom. Värk, magbesvär, nedstämdhet, energibrist mm. Ibland accelererar tillståndet med inslag av en allt mer omfattande utmattning. Tidiga tecken på långvarig stress brukar vara sömnstörning, humörpåverkan, ”kortare stubin”.
Jag kommer ihåg en period i mitt eget yrkesliv när jag hade det mycket stressigt i arbetet och hemma en intensiv period med barnen var under uppväxt osv. Jag hade prövat på ett annat arbete, som var mer gynnsamt. En dag vid middagsbordet säger vår son:”Pappa, får du vara kvar på det där jobbet som du är nu?”. Jag svarade ja det tror jag nog varpå han säger ”Det vill jag för nu är du mera hemma och kommer hem i tid”. Den våren gjorde jag en upptäckt, jag hörde fåglarna som jag inte gjort på länge. Jag hade varit omedveten om att jag själv varit i höggradig stress en längre tid. Det är inte alltid så lätt att uppmärksamma de tidiga tecknen.
Vi som arbetar med patienter som utsätts för långvarig stress upplever att det ibland räcker med en liten händelse eller belastning för att det hela skall gå överstyr. Man kanske befinner sig i en långvarig negativ stress och plötsligt händer någonting som i sig själv inte är så dramatiskt i sig men som får det hela att rasera och man hamnar i en lång rehabiliteringsprocess. De patienter som hamnar i ett utmattningstillstånd har många gånger varit pressade under lång tid. Ofta innebär det en långvarig rehabiliteringsinsats. Ibland brukar vi likna det vid allergi, även om det naturligtvis inte rör sig om allergi. Är jag allergisk mot timotej kan jag må hur bra som helst men jag undviker att gå ut på en blommande äng, där risken finns att jag skall må sämre. Lite så blir det även i det här perspektivet med negativ stress. Man återhämtar sig och mår bra och fungerar utmärkt, men man har en sårbarhet med sig som är viktigt att ta hänsyn till.
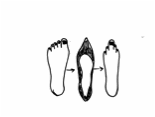
Bilden föreställer damers fötter. Foten blir defor-merad när den pressas in i skon. Bilden symboli-serar hur vi människor ofta försöker anpassa oss till det yttersta. Man vill till varje pris göra rätt för sig, har svårt att sätta gränser och säga nej. Vi behöver titta på det sammanhang vi befinner oss i och se att vi också passar bättre in. Kan vi påverka lästen?
Min erfarenhet när det gäller patienter som har hamnat i ett utmattningstillstånd är att det ofta rör sig om dugliga, ambitiösa personer med mycket vilja. Däremot finns ofta en oförmåga att lyssna på de kroppsegna signalerna. Man ser ofta mera till andra behov än till sina egna.
SMÄRTA
År 2006 kom SBU ut med en rapport som visade att den totala kostnaden för långvarig smärta uppgick till 87,5 miljarder kronor per år. I en studie från 2011 det var lågt räknat. Det är ett stort samhällsproblem och ett stort lidande för dessa patienter ofta med uttalade konsekvenser. Man skiljer på akut och långvarig smärta. Smärta kan till sin karaktär vara varierande och upplevas alltifrån skärande, brännande, huggande, domnande osv.
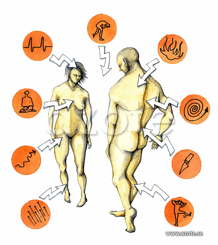 Den svåra smärtan är inte sällan förknippad med uttalad ångest och den akuta smärtan är ofta känslomässigt kopplad till ångest medan det långvarigt smärttillståndet är av mer depressiv karaktär. Många av patienterna har också depressionstillstånd.
Den svåra smärtan är inte sällan förknippad med uttalad ångest och den akuta smärtan är ofta känslomässigt kopplad till ångest medan det långvarigt smärttillståndet är av mer depressiv karaktär. Många av patienterna har också depressionstillstånd.

”Ni har värk säger ni, och var exakt värker det” frågar doktorn. ”Hemma, på väg till och från jobbet, hos min gamla mor, på väg till och från snabbköpet, i tvättstugan, förrådet” etc etc. Här fungerar inte kommunikationen. Jag tänker på hur viktigt det är att skapa förutsättningar för en bra kommunikation i våra patient/läkarmöten. Det är inte alltid lätt att få till det på stressfyllda familjeläkarmottagningar där man inte heller har möjlighet att avsätta tillräckligt med tid för patientmötet.
Definition av smärta enligt IASP (International Association for the Study of Pain): Smärta är en obehaglig sensorisk och känslomässig upplevelse förenad med vävnadsskada eller hotande vävnadsskada eller beskriven i termer av sådan skada.
Smärta är en upplevelse och därför kan vi läkare aldrig ifrågasätta smärta. En del patienter upplever att de blir ifrågasatta, att de inte borde ha ont, därför att det syns. Det är ett stort fel som begås om man inte förstår att patienten har sin upplevelse och den kan vi aldrig frånta henne/honom.
Vi vet och ser att smärttillstånd i rörelseapparaten är vanligt förekommande och i de allra flesta fall går smärtan över med ganska små insatser. Det har dock visat sig att en liten grupp, mellan 3-10%, utvecklar långvariga besvär och är vårdkrävande och tar mycket av resurserna i anspråk.
Socialstyrelsen sade 1994 att Utredning och behandling av långvariga och ofta återkommande smärttillstånd är bland de svåraste områdena inom medicinen. Det finns få områden där en holistisk ansats är så viktig som när det gäller att hjälpa människor med långvarig smärta.
Eftersom smärttillstånd ofta är multifaktoriella, många faktorer som samverkar, är min åsikt att det är naturligt att förutsätta ett nära samarbete med olika professioner.
Min avhandling handlade om att se till de psykiska och sociala faktorernas betydelse när det gäller den här patientgruppen. Jag ville också lyfta fram att vi behöver tidigt fånga upp de personer som löper risk att bli långtidssjuka. En faktor vi kunde se hos en del var att det finns inslag av det man kallar katastroftankar, rörelserädsla/undvikande. Rädslan leder till att man blir alltmer inaktiv, till negativa tankar, ökad anspänning, nedstämdhet och en allt sämre funktion, man blir handikappad. Motsatsen är när man tolkar smärtan som en varningssignal men med olika insatser kommer vidare i en process mot tillfrisknande.
Man har idag olika formulär där man kan fånga upp individer som löper risk att utveckla långtidsproblem. Själva avhandlingen gav stöd för den bio-psyko-sociala modellen och dess betydelse för patienter med smärta men också vikten av att tidigt identifiera patienter med risk för utveckling av långtidsproblem samt att anpassa behandlingsinsatserna mot de behov som enskilda patienter hade.
Här kommer tio teser om smärta som kan vara tänkvärda:
- Smärtan är alltid verklig
- Smärtan färgar allt upplevande
- Smärtan förvandlar kroppen till något främmande
- Smärtan följs alltid av ”varför-frågor” – den pockar på existentiell tolkning
- Existentiella och organiska aspekter på smärta är nära förbundna och ofta oskiljbara
- Smärtan startar onda cirklar
- Smärtan ändrar tidsupplevelsen och gör framtiden osäker och hotfull
- Smärtans intensitet påverkas i hög grad av hur omvärlden förhåller sig till den (ibland är vi är alltför beskyddande. Det är naturligtvis viktigt att ha omsorg om den drabbade men inte ta över)
- Hopp, mening och tillit är kraftfulla analgetica. (detta innebär på intet sätt att farmakologisk smärtbehandling görs överflödig).
- Handläggningen av smärta måste vila på en bred kunskaps- och erfarenhetsbas.
Smärttillståndet kan inte alltid förändras totalt. Men det vi i behandling och rehabilitering försöker medverka till är att ”livet” skall få större plats, att kunna ha ”kontroll över smärtan”. Med olika former av behandling kan människor få en förbättrad livskvalitet och funktion.
Mats Rothman är en välkänd kollega i Västerås. Han var ryggkirurg på sjukhuset och drev ett rehabiliteringsprojekt med multimodal utredning av ryggpatienter. Han hade fått möjlighet att driva projektet vidare och vi träffades efter att vi båda hade gått en utbildning i psykosomatisk medicin. År 2000 fick vi möjlighet att starta det som från början benämndes Resurscentrum och som numera heter Enheten för Psykosomatisk Medicin (EPM). Det är en resursenhet för primärvården i Västmanland i första hand. Där arbetar idag fyra parallella team. De som remitteras till EPM är patienter med långvarig smärta och per-soner med stressrelaterade tillstånd. Verksamheten bedrivs i form av utredning, behandling, forskning och utbildning/utveckling. I de fyra parallella teamen ingår sjuksköterska, doktor, kurator, psykolog och sjukgymnast. Man har under en period också haft den neuropsykologiska mottagningen kopplad till EPM.
Varför arbeta i team? Många patienter har en multifaktoriell orsaksgenes till sina besvär. Det förutsätter ett tvärprofessionellt omhändertagande och vi vet att det är resurssparande i ett längre perspektiv. Arbeta i team ger möjlighet till en större förståelse av patientens besvär och livssituation. Det blir mindre risk för rundgång i vårdapparaten.
Den egna arbetssituationen blir också lättare. Personligen upplever jag stor tillfredsställelse att få arbeta i team tillsammans med medarbetare som har en annan yrkesbakgrund, ett samarbete i både utredning och behandling och som också innebär att vi får gemensamt bära det som är tungt för både patient och vårdgivare. Det är mycket av både kroppslig och själslig smärta som vi som behandlare får ta emot och härbärgera.
Det rör sig om
- Kvinnor 80%
- Hög smärtskattning
- Hög självskattad depression
- Hög stressnivå
- Hög grad av funktionsnedsättning
- Lågt skattad livskvalité
- Stor andel rökare
- Dysfunktionell coopingstrategi
I utredningen ingår multimodal integrerad teambedömning utifrån ett psykosomatiskt förhållningssätt. Behandlingen består av integrerad gruppbehandling eller enskild behandling. Många patienter har även svåra trauman i sin sjukhistoria och får specifik hjälp för post traumatisk stress.
Målsättningen är att medverka till en förbättrad smärt- och stresshantering, förbättrad psykologisk flexibilitet/beteendeförändring, ökad livskvalitet och förbättrad fysisk och psykisk funktionsförmåga.
I verksamheten görs regelbundet uppföljning och utvärdering. I dag finns även ett nationellt register för smärta där rehabiliteringsenheter i landet registrerar data kring patienter med långvarig smärta. Där har vi möjlighet att se resultat både från den egna verksamheten och från andras. Detta görs regelbundet med utvärdering av patienternas upplevelse av utredning och behandling, av bemötande, copingförmåga, ångest, depression, livskvalitet och funktion.
Vi kan glädja oss över att vi i de flesta fallen har riktigt bra resultat. Tyvärr hinner vi inte ta del av resultaten i detalj i dag men resultaten är sammanställda och finns att tillgå.
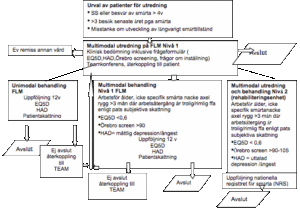
I Västmanland har man också tagit fram ett vårdprogram för denna typ av patienter. Vårdprogrammet hjälper familjeläkaren att screena och ta ställning till vilka patienter som kan utredas på respektive familjeläkarenhet och vilka som bör skickas till EPM.
Avslutningsvis vill jag påminna att redan romarna insåg att livet måste innebära balans och gjorde följande indelning i tre lika stora delar:
Vita activa – det aktiva livet (arbete, aktiviteter, umgänge)
 Vita generativa – det återuppbyggande livet (sömn/vila)
Vita generativa – det återuppbyggande livet (sömn/vila)

Vita contemplativa – det reflekterande livet
De visste att dessa tre var nödvändiga för ett hälsobefrämjande liv.
Hur ser livet ut för 2000-talets människor?